La espondilitis anquilosante
|
|
Este artículo Necesita referencias adicionales para verificación. (Agosto de 2014) |
| La espondilitis anquilosante | |
|---|---|
| Clasificación y recursos externos | |
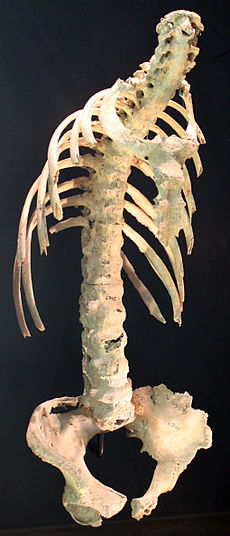
Una espina espondilitis en la que las vértebras se convierten fusionadas.
|
|
| CIE-10 | M08.1, M45 |
| CIE-9 | 720.0 |
| OMIM | 106300 |
| DiseasesDB | 728 |
| MedlinePlus | 000420 |
| eMedicine | radio/41 |
| Paciente UK | La espondilitis anquilosante |
| Malla | D013167 |
La espondilitis anquilosante (AS, del griego ANKYLOS, fusionada; spondylos, vértebra; -esinflamación), anteriormente conocido como Bechterewde la enfermedad (o síndrome) y Enfermedad de Strümpell-Marie, es una enfermedad inflamatoria crónica de la esqueleto axial, con la implicación variable de periféricos articulaciones y estructuras reumático. AS es miembro del grupo de los espondiloartropatías,[1] con un fuerte predisposición genética.[1] Afecta principalmente a las articulaciones en la columna vertebral y el articulación sacroilíaca En pelvis. En casos severos, eventualmente puede causar rigidez de la columna vertebral y fusión completa. [2]
"Columna de bambú" desarrolla cuando las fibras externas de la anillo fibroso de los discos intervertebrales osificarse, que resulta en la formación de marginal syndesmophytes entre las vértebras adyacentes.
Generalmente comienza en la segunda o tercera década de la vida y tiende a ocurrir más a menudo en los machos.
Contenido
- 1 Signos y síntomas
- 2 Fisiopatología
- 3 Diagnóstico
- 3.1 Características radiográficas
- 3.2 Parámetros de sangre
- 3.3 Las pruebas genéticas
- 3.4 BASDAI
- 4 Tratamiento
- 4.1 Medicación
- 4.2 Cirugía
- 4.3 Terapia física
- 5 Pronóstico
- 5.1 Mortalidad
- 5.2 Efecto sobre la marcha
- 6 Investigación
- 7 Epidemiología
- 8 Historia
- 9 Véase también
- 10 Referencias
- 11 Enlaces externos
- 11.1 Herramientas de diagnóstico
Signos y síntomas
- Los síntomas aparecen gradualmente, más comúnmente entre 15 y 45 años de edad.[1]
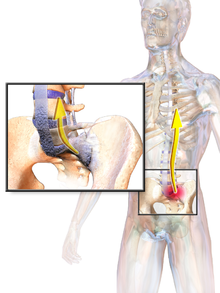
- Sacroiliitis es generalmente uno de la primera manifestación de AS. El síntoma inicial es generalmente una típica crónica dolor sordo, insidiosa en el inicio, sentía profundamente en la región lumbar o glútea inferior, acompañada de rigidez matutina lumbar. Puede ocurrir en la parte media de la columna vertebral o de la columna vertebral entera, a menudo con dolor referido a uno o la otra nalga o la parte posterior del muslo de la articulación sacroilíaca.
- Dolor es a menudo severa en reposo, pero mejora con la actividad física. Sin embargo, muchos experimentan inflamación y dolor en diferentes grados independientemente de reposo y movimiento.
- Entesopatía: La espondilitis anquilosante es uno de un grupo de condiciones conocidas como seronegativo espondiloartropatías, en el cual factor reumatoide las pruebas son negativas y la lesión patológica característica es una inflamación de la enthesis (la inserción de tejido conectivo extensible en hueso).
- Puesto que las muestras iniciales y los síntomas no son específicos para la espondilitis anquilosante, hay un tiempo entre la aparición de la enfermedad y el diagnóstico, que promedia entre 8,5 y 11,4 años.[3]
- Puede ocurrir artritis en las caderas y los hombros.
- La manifestación extraarticular más común es la uveítis anterior aguda que puede preceden la espondilitis anquilosante. Aproximadamente el 40% de pacientes experimentan inflamación en la cámara anterior del ojo (uveítis), que causa enrojecimiento, dolor, del ojo moscas volantes y fotofobia. La agudeza visual generalmente se mantiene y el Fondo de ojo es normal. Esto es probablemente debido a la asociación que ambos AS y uveítis con la herencia de la HLA-B27 antígeno.
- Pérdida de movilidad de la columna, con la limitación de la flexión anterior, flexión lateral y extensión de la columna lumbar, se ve.
- La prueba de Schober: es una medida útil de flexión hacia delante de la columna lumbar. Se reduce en as
- La implicación pulmonar, se caracteriza por lentamente progresiva apical fibrosis pulmonar. No hay limitación de la expansión torácica. Infección respiratoria recurrente es la causa más común de muerte.
- Aortitis, insuficiencia de la válvula aórtica o trastornos de conducción cardiaca.
- La prostatitis se produce con mayor frecuencia en los hombres.
- La complicación más grave de la enfermedad de la columna vertebral es la fractura de la columna vertebral, que puede ocurrir incluso menor trauma a la columna vertebral osteoporótica, rígida.
- Mortalidad atribuible a como es en gran medida el resultado de trauma espinal, insuficiencia aórtica, insuficiencia respiratoria, nefropatía amiloide o las complicaciones del tratamiento tales como hemorragia gastrointestinal superior.
- Otros síntomas comunes que incluyen: dolor en el pecho y generalizada fatiga. Menos comúnmente ectasia del nervio sacro vainas de raíz pueden ocurrir.
- Cuando la condición se presenta antes de la edad de 18 años, es relativamente susceptibles de causar dolor y la hinchazón de las articulaciones grandes extremidades, especialmente la rodilla. En prepúberes casos, el dolor y la hinchazón puede manifestarse también en los tobillos y los pies, donde espuelas calcáneo también se puede desarrollar.
Fisiopatología

Espondilitis Espondilitis anquilosante (Como) es una enfermedad reumática sistémica, lo que significa que afecta a todo el cuerpo. Aproximadamente el 90% de pacientes expresa la HLA-B27 genotipo, lo que significa que es una fuerte asociación genética. 1-2% de los individuos con el genotipo HLA-B27 contrajo la enfermedad.[1] Factor de necrosis tumoral alfa (TNF α) y IL-1 también están implicados en la espondilitis anquilosante. Los autoanticuerpos específicos para AS no han sido identificados. Anticuerpos citoplásmicos del anti-neutrófilo (ANCAs) están asociados con AS, pero no se correlacionan con la severidad de la enfermedad.[citación necesitada] En un estudio de 40 pacientes con AS, ANCA fue un hallazgo infrecuente, estando presente en seis pacientes.[4]
La Asociación de AS con HLA-B27 sugiere que la condición consiste en las células T CD8, que interactúan con HLA-B.[citación necesitada] Esta interacción no está probada para involucrar a un antígeno del uno mismo y por lo menos en los correspondientes Síndrome de Reiter (artritis reactiva), que sigue a las infecciones, los antígenos implicados suelen ser derivados de microorganismos intracelulares.[citación necesitada] Sin embargo, existe la posibilidad de que las células T CD4 están involucradas de manera aberrante, puesto que el HLA-B27 parece tener un número de propiedades inusuales, incluyendo posiblemente la habilidad de interactuar con los receptores de células T en asociación con CD4 (linfocitos T citotóxicos generalmente con CD8 reaccionan con el antígeno HLAB pues es un antígeno de MHC clase 1).
En 2001, se sugirió que AS surge de una reacción cruzada entre los antígenos de HLA-B27 el Klebsiella Género bacteriano.[5] Hay evidencia tal reactividad con B27 así como las fibras de colágeno I, III y IV en aquellos pacientes afectos de as cruzada[6] Algunas autoridades sostienen que la eliminación de los nutrientes principales de Klebsiella (es decir, almidones) podría disminuir la antigenemia y mejorar los síntomas musculoesqueléticos. Sin embargo, como Khan (2002) argumenta, evidencia de una correlación entre Klebsiella COMO hasta ahora es circunstancial y la eficacia de las dietas bajas en almidón aún no ha sido científicamente evaluada.[7] Un ensayo controlado aleatorio en Turquía demostró que la terapia con 12 semanas moxifloxacina (que mataría Klebsiella) dio lugar a "mejora significativa y sostenida" en síntomas inflamatorios en pacientes con espondilitis anquilosante.[8]
Toivanen (1999) encontró ninguna ayuda para el papel de Klebsiella en la etiología de primaria AS.[9]
Diagnóstico



No hay ninguna prueba directa para diagnosticar as. Un examen clínico, imágenes por resonancia magnética (MRI), y Rayos x estudios de la columna vertebral, que muestran cambios característicos de la columna vertebral y Sacroilitis, combinado con un análisis de sangre del marcador genético son las principales herramientas de diagnóstico.
Características radiográficas
- Los primeros cambios en las articulaciones sacroiliacas demostrables por radiografía simple – muestra erosiones y esclerosis.
- La progresión de las erosiones conduce a Ampliación de pseudo del espacio articular y anquilosis huesuda.
- Columna vertebral de la radiografía puede revelar aspecto de columna de bambú.
- Una desventaja del diagnóstico de rayos x es los signos y síntomas que generalmente han sido establecidos mientras 8 – 10 años antes de X-ray-evidentes cambios que ocurren en una llanura de la película de rayos x, que significa un retraso de tiempo como 10 años antes de las terapias adecuadas pueden ser introducidas. Opciones de diagnóstico precoz son tomografía y MRI de las articulaciones sacroiliacas, pero la fiabilidad de estas pruebas es todavía confuso.
- El Prueba de Schober se realiza una medida útil de clínica de la flexión de la columna lumbar durante el examen.[10]
Parámetros de sangre
Durante los períodos inflamatorios agudos, como los pacientes a veces mostrará un aumento en la concentración en sangre de Proteína C reactiva (CRP) y un aumento en la tasa de sedimentación eritrocítica (ESR), pero hay muchos de ellos como cuyas tasas de CRP y ESR no aumentan, con resultados normales de PCR y ESR no siempre se corresponden con la cantidad de inflamación que está realmente presente. En otras palabras, algunas personas con AS tienen niveles normales de PCR y ESR, a pesar de experimentar una cantidad significativa de la inflamación en sus cuerpos.
Las pruebas genéticas
Las variaciones del gen HLA-B aumentan el riesgo de desarrollar la espondilitis anquilosante, aunque no es una prueba diagnóstica. Aquellos con la variante HLA-B27 corren un riesgo mayor que la población general de desarrollar la enfermedad. HLA-B27, demostrado en un examen de sangre, ocasionalmente puede ayudar con el diagnóstico, pero en sí mismo no es diagnóstico de una persona con dolor de espalda. Más del 95% de las personas que han sido diagnosticados con AS son HLA-B27 positivo, aunque esta proporción varía de población a población (alrededor del 50% de los pacientes afroamericanos con AS poseen HLA-B27, y está cerca de 80% entre pacientes de países mediterráneos). En la enfermedad de aparición temprana HLA-B7/B * 2705 heterocigotos exhibieron el mayor riesgo para la enfermedad.[11]
BASDAI
La actividad de la enfermedad de Bath Ankylosing Spondylitis índice ()BASDAI), desarrollado en Baño (UK), es un índice diseñado para detectar la carga inflamatoria de la enfermedad activa. El BASDAI puede ayudar a establecer un diagnóstico de la presencia de otros factores como la positividad del HLA-B27, dolor persistente nalga que se resuelve con el ejercicio y la implicación evidente radiografía o resonancia magnética de las articulaciones sacroiliacas. (Ver: "Herramientas de diagnóstico", abajo)[12] Puede calcularse fácilmente y con precisión evalúa la necesidad de un paciente de terapia adicional; un paciente con una puntuación de cuatro de 10 puntos posibles mientras en AINE adecuada terapia es generalmente considerado un buen candidato para la terapia biológica.
El baño de espondilitis anquilosante funcional índice (BASFI) es un índice funcional que puede evaluar con precisión el deterioro funcional de un paciente debido a la enfermedad, así como mejoras después de la terapia. (Ver: "Herramientas de diagnóstico", abajo)[13] El BASFI no utiliza generalmente como una herramienta de diagnóstico, sino como una herramienta para establecer la base actual del paciente y la posterior respuesta a la terapia.
Tratamiento
No existe cura para AS, aunque los tratamientos y medicamentos pueden reducir los síntomas y el dolor.[14][15]
Medicación
Los principales tipos de medicamentos utilizados para tratar la espondilitis anquilosante son analgésicos y fármacos dirigidos a detener o frenar la progresión de la enfermedad. Medicamentos para aliviar el dolor vienen en dos clases principales:
- Son el pilar de la terapia en todas espondiloartropatías seronegativas drogas antiinflamatorias, que incluyen AINES tales como ibuprofeno, Fenilbutazona, Diclofenac, indometacina, naproxeno y Inhibidores de la COX-2, que reducen la inflamación y el dolor. La indometacina es un fármaco de elección. 2012 investigación demostró que los pacientes con elevados reactantes de fase aguda parecen beneficiarse más de tratamiento continuo con los AINE.[16]
- Analgésicos opioides
Fármacos utilizados para tratar la progresión de la enfermedad incluyen:
- Fármacos antirreumáticos modificadores de la enfermedad (FARME) como sulfasalazina puede ser utilizado en pacientes con artritis periférica. Para la participación de axial, sulfasalazina es menos eficaz. Otros FARME, tales como metotrexato No tenía suficiente evidencia para probar su efecto. En general, sistémico corticoesteroides No se utilizaron debido a la falta de pruebas. Inyección local con corticosteroides puede utilizarse para los pacientes seleccionados con artritis periférica.[17][18][19]
- Factor de necrosis tumoral alfa (Bloqueadores) (TNFα)antagonistas), tales como la productos biológicos etanercept, Infliximab, golimumab y adalimumab, han demostrado buena eficacia a corto plazo en forma de reducción sostenida y profunda en toda clínica y laboratorio medidas de actividad de la enfermedad. Los ensayos están en curso para determinar su seguridad y eficacia a largo plazo.[20]> El mayor inconveniente es el costo.
- Anti-interleucina-6 inhibidores tales como Tocilizumab, actualmente aprobado para el tratamiento de la artritis reumatoide,[21] y rituximab, un anticuerpo monoclonal contra CD20, también son sometidos a ensayos.[22]
Cirugía
En casos severos de AS, la cirugía puede ser una opción en la forma de reemplazo de articulaciones, particularmente en las rodillas y las caderas. La corrección quirúrgica también es posible para las personas con deformidades severas de flexión (severa curvatura hacia abajo) de la espina dorsal, particularmente en el cuello, aunque este procedimiento es considerado muy riesgoso.
Además, como pueden tener algunas manifestaciones que hacen más compleja la anestesia. Cambios en las vías respiratorias superiores pueden conducir a dificultades en intubar la vía aérea, la anestesia espinal y epidural puede ser difícil debido a la calcificación de los ligamentos y un pequeño número de pacientes han insuficiencia aórtica. La rigidez de las costillas torácicas resulta en ventilación siendo principalmente impulsada por el diafragma, también puede producirse una disminución en la función pulmonar.
Terapia física
Aunque han documentado apenas remedios de terapia física, ejercicios terapéuticos se utilizan para ayudar a administrar la espalda, cuello, rodilla y dolor de hombro. Algunos ejercicios terapéuticos incluyen:[23][24]
- Ejercicio aeróbico de baja intensidad
- Neuroestimulación eléctrica transcutánea (TENS)
- Termoterapia
- Facilitación neuromuscular propioceptiva (PNF)
- Ejercicio programas, ya sea en casa o supervisada, es mejor que no tener un programa de ejercicios;
- Ejercicios de grupo son mejores que los ejercicios domiciliarios;
- Extender ejercicios grupales regulares con pocas semanas de ejercicio en un balneario es mejor que ejercicios de grupo solos.
Ejercicios aeróbicos de baja intensidad han demostrado tener profundos efectos positivos sobre la función pulmonar, calidad de vida y capacidad funcional.[25]
Tratamientos de spa con baños termales juntados con inhibidores del factor de necrosis tumoral (TNF) han demostrado una mejoría a largo plazo en pacientes.[26] Tratamientos de Spa juntados con inhibidores de TNF no tienen ninguna enfermedad recaída entre pacientes.[26]
Como ejercicios de moderado a alto impacto footing generalmente no se recomienda ni se recomienda con restricciones debido a las sacudidas de las vértebras afectadas que pueden empeorar el dolor y la rigidez en algunos pacientes.
Pronóstico
Pronóstico está relacionado con la severidad de la enfermedad.[1] COMO puede variar de leve a progresivamente debilitante y desde médicamente controlado de refractarios. Algunos casos pueden tener tiempos de inflamación activa seguido por tiempos de remisión resultante incapacidad mínima, mientras que otros nunca tienen tiempos de remisión y tienen la inflamación aguda y dolor, llevando a discapacidad significativa.[1] Fusión completa de la columna vertebral puede conducir a una reducida gama de movimiento y aumento del dolor, así como articular la destrucción total que podría conducir a un reemplazo de la articulación.[27]
Durante un período de largo plazo osteopenia o osteoporosis de la AP columna vertebral puede ocurrir, causando fracturas por compresión eventual y posterior "joroba". Los signos típicos de progresaban como son la formación visible de syndesmophytes en las radiografías y crecimientos de hueso anormal similares a osteofitos afectando la columna vertebral. La fusión de las vértebras parestesia es una complicación debido a la inflamación de los nervios circundantes del tejido.
Órganos comúnmente afectados por AS, aparte de la axial columna vertebral y otras articulaciones, son la corazón, pulmones, ojos, Colón, y riñones. Otras complicaciones son aórticas regurgitación, Tendinitis aquílea, Bloque de nodo AV y amiloidosis.[28] Debido a la fibrosis pulmonar, radiografías de tórax puede mostrar la fibrosis apical, mientras que pruebas de función pulmonar puede revelar un defecto pulmonar restrictiva. Implican complicaciones muy raras neurológicos condiciones tales como la síndrome de Cauda equina.[28][29]
Mortalidad
La mortalidad es mayor en los pacientes con AS y enfermedad circulatoria es la causa más frecuente de muerte;[30] y porque el aumento de la mortalidad en la espondilitis anquilosante está relacionado con la severidad de la enfermedad, factores que afectan negativamente al resultado del paciente incluyen:[30][31]
- Género masculino
- Además 3 de las siguientes acciones en los dos primeros años de la enfermedad:
- Tasa de sedimentación eritrocítica (ESR) > 30 mm/h
- No responden a los AINEs
- Limitación de la columna lumbar
- Salchicha-como dedos
- Oligoarthritis
- Inicio < 16 años de edad
Efecto sobre la marcha
La posición encorvada que a menudo resulta de la fusión espinal completa puede tener un efecto sobre una persona marcha. Aumentó la columna vertebral cifosis conducirá a un cambio hacia delante y hacia abajo en Centro de masa (COM). Este cambio de COM se ha demostrado para ser compensados por flexión mayor de la rodilla y el tobillo plantarflexion. El andar de una persona con espondilitis anquilosante a menudo tiene un patrón cauteloso porque ellos han disminuido la capacidad para absorber el choque, y no pueden ver el horizonte.[32]
Investigación
En 2007, un esfuerzo de colaboración por un equipo internacional de investigadores en el Reino Unido, Australia y los Estados Unidos condujo al descubrimiento de dos genes que también contribuyen a la causa de AS: ARTES-1 y IL23R. Los hallazgos fueron publicados en la edición de noviembre de 2007 de Nature Genetics, una revista que hace hincapié en la investigación sobre la base genética de enfermedades comunes y complejas.[33] Junto con HLA-B27, estos dos genes representan aproximadamente el 70 por ciento de la incidencia global de la enfermedad.
Epidemiología
El general prevalencia de como es entre 0.1 y 0.2 por ciento de la población en general.[1] La enfermedad es más frecuente en los países europeos del norte y menos visto en personas de origen Afro-del Caribe.[1] Se diagnostica más comúnmente en los hombres, con dos varones diagnosticados por cada una hembra[34] Aunque las diferencias de sexo pueden ser mayores en algunas poblaciones.[35] Muchos reumatólogos creen la cantidad de mujeres con como underdiagnosed, como la mayoría de las mujeres tiende a experimentar los casos más leves de la enfermedad.[36] La mayoría de los pacientes, incluyendo el 95 por ciento de los pacientes blancos, expresos la HLA-B27 antígeno[37] y altos niveles de inmunoglobulina A (IgA) en la sangre. La aparición de la enfermedad suele ser entre 15 y 25 años de edad.[37]
Factores de riesgo para la espondilitis anquilosante es una historia familiar de spondyloarthritis, la presencia del antígeno HLA-B2.[38] en el cuerpo, así como diversos factores ambientales. El riesgo de desarrollar la enfermedad aumenta 16% cuando tienen uno o más de estos factores.[38] Conforme avanza la enfermedad, puede causar las vértebras y la articulación lumbosacra a osificarse, resultante de la fusión de la columna vertebral.[39] Esto coloca la espina dorsal en un estado vulnerable porque se convierte en un hueso, que hace que se pierda su rango de movimiento, así como poner en riesgo de sufrir fracturas de la columna vertebral. Esto no sólo limita la movilidad pero reduce la calidad de vida de la persona afectada.
Historia
COMO tiene una larga historia, habiéndose distinguido de artritis reumatoide por Galen tan pronto como el siglo II D.C..[40] Esquelético evidencia de la enfermedad (osificación de las articulaciones) y entesis principalmente del esqueleto axial, conocido como "columna de bambú" fue encontrado en una excavación arqueológica que desenterró los restos óseos de una momia egipcia de 5000-year-old con evidencia de la espina dorsal de bambú.[41]
El anatomista y cirujano Realdo Colombo describió lo que podría haber sido la enfermedad en 1559,[42] y la primera cuenta de cambios patológicos al esqueleto posiblemente asociadas con como se publicó en 1691 por Bernard Connor.[43] En 1818, Benjamin Brodie se convirtió en el primer médico a un paciente cree que tiene activo como documento que también tenía acompañamiento Iritis.[44]
En 1858, David Tucker publicó un folleto que describe claramente un paciente, Leonard Trask, que sufrió de la deformidad espinal severa con posterioridad a as[45] En 1833, Trask cayó de un caballo, exacerbando la condición y dando lugar a la deformidad severa. Tucker informó:
| “ | No fue sino hasta que él [Trask] había ejercido durante algún tiempo que él podría realizar cualquier trabajo... [H] es del cuello y atrás han continuado curva dibujando la cabeza hacia abajo sobre su pecho. | ” |
Esta cuenta se convirtió en el primer caso documentado de como en los Estados Unidos, debido a su indiscutible Descripción de características de la enfermedad inflamatoria del AS y el sello de la deformación lesiones as, en
No fue sino hasta finales del siglo XIX, sin embargo, cuando la neurofisiólogo Vladimir Béjterev de Rusia en 1893,[46] Adolph Strümpell de Alemania en 1897,[47] y Pierre Marie de Francia en 1898[48] fueron los primeros en dar descripciones adecuadas que permitieron una diagnosis exacta de AS antes severa deformidad espinal. Por este motivo, como es también conocido como enfermedad de Béjterev, enfermedad de Bechterew o enfermedad de Strümpell-Marie.
Véase también
- Cuestionario de calidad de vida (ASQoL) espondilitis anquilosante
- NIAMS, el Instituto Nacional de artritis y enfermedades musculoesqueléticas y de la piel
- SAAEspondilitis anquilosante Association of America
- AFFundación de artritis
Referencias
- ^ a b c d e f g h "Espondilitis anquilosante - referencia profesional para médicos - paciente UK". Paciente UK. 26 de mayo de 2014.
- ^ Jiménez-Balderas FJ, Mintz G (1993). "Espondilitis anquilosante: curso clínico en las mujeres y los hombres". J Rheumatol 20 (12): 2069 – 72. PMID7516975.
- ^ Feldtkeller E, Khan MA, van der Heijde D, van der Linden S, Braun J (2003). "La edad por retraso Inicio y diagnóstico de la enfermedad en HLA-B27 negativo frente a los pacientes seropositivos con espondilitis anquilosante". Internacional de Reumatología 23 (2): 61-66. Doi:: 10.1007 / s00296-002-0237-4 (inactivo 2014-05-05). PMID12634937.
- ^ Locht H, Skogh T, Kihlström E (1999). "Los anticuerpos anti-lactoferrina y otros tipos de anticuerpos citoplásmicos del anti-neutrófilo (ANCA) en la artritis reactiva y la espondilitis anquilosante". El diario de inmunología clínica y Experimental 117 (3): 568-569. Doi:10.1046/j.1365-2249.1999.01008.x. PMC1905360. PMID10469064.
- ^ Tiwana H, Natt RS, Benitez-Brito R, S Shah, Wilson C, Bridger S, Harbord M, M Sarner, Ebringer A (2001). "Correlación entre las respuestas inmunes a colágenos tipo I, III, IV y V y Klebsiella pneumoniae en pacientes con Crohn enfermedad y espondilitis anquilosante". Reumatología (Oxford) 40 (1): 15 – 23. Doi:10.1093/Rheumatology/40.1.15. PMID11157137.
- ^ Rashid, Taha. "El nexo entre la espondilitis anquilosante, enfermedad de Crohn, Klebsiella y consumo de almidón". Journal of Immunology Research.
- ^ Khan MA. (2002). Espondilitis anquilosante: los hechos. Oxford University Press. ISBN0-19-263282-5.
- ^ Ogrendik M (2007). "Tratamiento de la espondilitis anquilosante con moxifloxacina.". Southern Medical Journal 100 (4): 366 – 70. Doi:10.1097/SMJ.0b013e31802fa2a8. PMID17458395.
- ^ Toivanen P, Hansen DS, Mestre F, Lehtonen L, Vaahtovuo J, Vehma M, Möttönen T, Saario R, Luukkainen R, Nissilä M (01 de septiembre de 1999). "Serogrupos somáticos, capsulares tipos y especies de Klebsiella fecal en pacientes con espondilitis anquilosante". J Clin Microbiol 37 (9): 2808 – 12. PMC85385. PMID10449457.
- ^ Thomas E, Silman AJ, Papageorgiou AC, Macfarlane GJ, Croft PR (1998). "La asociación entre medidas de movilidad de la columna y dolor de espalda baja. Un análisis de nuevos asistentes en atención primaria". Columna vertebral 23 (2): 343 – 7. Doi:10.1097/00007632-199802010-00011. PMID9507623.
- ^ Harjacek M, Margetić T, Kerhin-Brkljacić V, Martínez N, Grubić Z (2008). "HLA - B * 27/HLA - B * 07 en combinación con D6S273-134 alelo se asocia con mayor susceptibilidad a espondiloartropatías juveniles". Clin. EXP Rheumatol. 26 (3): 498-504. PMID18578977.
- ^ Garrett S, T Jenkinson, Kennedy LG, Whitelock H, P Gaisford, Calin A (1994). "Un nuevo enfoque para definir el estado de la enfermedad en la espondilitis anquilosante: el índice de actividad enfermedad de baño espondilitis anquilosante". J Rheumatol 21 (12): 2286 – 91. PMID7699630.
- ^ Calin A, Garrett S, H Whitelock, Kennedy LG, O'Hea J, Mallorie P, Jenkinson T (1994). "Un nuevo enfoque para definir la capacidad funcional de la espondilitis anquilosante: el desarrollo de la Bath Ankylosing Spondylitis índice funcional". J Rheumatol 21 (12): 2281 – 5. PMID7699629.
- ^ Toivanen A, Möttönen T (1998). "Espondilitis anquilosante: enfoques actuales al tratamiento". BioDrugs 10 (3): 193-200. Doi:10.2165/00063030-199810030-00003. PMID18020595.
- ^ Williams RO, Paleolog E, Feldmann M (2007). "Inhibidores de citoquinas en la artritis reumatoide y otras enfermedades autoinmunes". Curr Opin Pharmacol 7 (4): 412 – 7. Doi:10.1016/j.coph.2007.06.001. PMID17627887.
- ^ Kroon F, Landewé R, Dougados M, van der Heijde D (octubre de 2012). "El uso de AINE continua revierte los efectos de la inflamación en progresión radiográfica en pacientes con espondilitis anquilosante". Ann Rheum. Dis. 71 (10): 1623 – 9. Doi:10.1136/annrheumdis-2012-201370. PMID22532639.
- ^ Chen J, Veras MM, Liu C, Lin J (28 de febrero de 2013). "El metotrexato para la espondilitis anquilosante.". La base de datos Cochrane de revisiones sistemáticas 2:: CD004524. Doi:10.1002/14651858.CD004524.pub4. PMID23450553.
- ^ Chen J, Liu C (18 de abril de 2005). "Sulfasalazina para la espondilitis anquilosante.". La base de datos Cochrane de revisiones sistemáticas (2): CD004800. Doi:10.1002/14651858.CD004800.pub2. PMID15846731.
- ^ Braun J, van den Berg R, Baraliakos X, Boehm H, Burgos-Vargas R, Collantes-Estevez E, Dagfinrud H, Dijkmans B, Dougados M, Emery P, Geher P, M Hammoudeh, Inman RD, Jongkees M, Khan MA, Kiltz U, Kvien T, Leirisalo-Repo M, Maksymowych WP, Olivieri Pavelka K, Sieper J, Stanislawska-Biernat E, Wendling D, Ozgocmen S, van Drogen C, van Royen B, van der Heijde D (junio de 2011). "actualización de las Recomendaciones EULAR/ASAS para el tratamiento de la espondilitis anquilosante de 2010". Ann Rheum. Dis. 70 (6): 896 – 904. Doi:10.1136/ARD.2011.151027. PMC3086052. PMID21540199.
- ^ Braun J, Sieper J (2007). "Espondilitis anquilosante". The Lancet 369 (9570): 1379 – 90. Doi:10.1016/S0140-6736 (07) 60635-7. PMID17448825.
- ^ Brulhart L, Nissen MJ, P Chevallier, Gabay C (febrero de 2010). "Mixed response to tocilizumab para la espondilitis anquilosante". Anales de las enfermedades reumáticas 69 (12): 2217-2218. Doi:10.1136/ARD.2009.126706. PMID20851032.
- ^ Rodríguez-Escalera C, Fernández-Nebro (2008). "El uso de rituximab para tratar a un paciente con espondilitis anquilosante y hepatitis B". Reumatología 47 (11): 1732-1733. Doi:10.1093/Rheumatology/ken362. PMID18786966.
- ^ "Guías de práctica clínica basadas en evidencia Filadelfia Panel sobre intervenciones de rehabilitación seleccionados: Resumen y metodología". Phys Ther 81 (10): 1629 – 40. 2001. PMID11589641.
- ^ Dagfinrud H, Kvien TK, Hagen KB (23 de enero de 2008). "Intervenciones fisioterapéuticas para la espondilitis anquilosante.". La base de datos Cochrane de revisiones sistemáticas (1): CD002822. Doi:10.1002/14651858.CD002822.pub3. PMID18254008.
- ^ Ortancil O, S Sarikaya, Sapmaz P, Basaran A, Ozdolap S (2009). "Los efectos de un programa de seis semanas en casa ejercicios de los músculos respiratorios y el estado funcional en la espondilitis anquilosante". J Clin Rheumatol 15 (2): 68-70. Doi:10.1097/Rhu.0b013e31819b5ed0. PMID19265348.
- ^ a b Ciprian L, Lo Nigro A Rizzo M, Gava A, Ramonda R, L Punzi, Cozzi F (2013). "Los efectos de la terapia combinada y rehabilitación en los pacientes con espondilitis anquilosante tratado con inhibidores de TNF". Rheumatol. Int. 33 (1): 241-5. Doi:10.1007/s00296-011-2147-9. PMID21947374.
- ^ Bond D (2013). "Espondilitis anquilosante: diagnóstico y tratamiento". Soporte de enfe 28 (16-18): 52 – 9; el concurso 60. Doi:10.7748/ns2013.12.28.16.52.e7807. PMID24345154.
- ^ a b Alpert, José S. (2006). La AHA consulta cardiaca clínica. Lippincott Williams & Wilkins. ISBN0-7817-6490-4.
- ^ Ahn NU, Ahn, Nallamshetty L, Springer BD, Buchowski JM, Funches L, Garrett ES, Kostuik JP, Kebaish KM, Sponseller PD (2001). "Síndrome de Cauda Equina en como (el CES-AS síndrome): metanálisis de los resultados después de tratamientos médicos y quirúrgicos". J de desordenes espinales 14 (5): 427-433. Doi:10.1097/00002517-200110000-00009. PMID11586143.
- ^ a b Bakland G, Gran JT, Nossent JC (noviembre de 2011). "Aumento de la mortalidad en la espondilitis anquilosante está relacionado con la actividad de la enfermedad". Ann Rheum. Dis. 70 (11): 1921 – 5. Doi:10.1136/ARD.2011.151191. PMID21784726.
- ^ Radford EP, Doll R, Smith PG (septiembre de 1977). "La mortalidad entre los pacientes con espondilitis anquilosante no dan terapia de rayos x". N. Engl. J. Med. 297 (11): 572 – 6. Doi:10.1056/NEJM197709152971103. PMID887115.
- ^ Del estruendo S, Carraro E, Sawacha Z, Guiotto A, Bonaldo L, S Masiero, Cobelli C (2011). "Marcha deteriorada en la espondilitis anquilosante". Biol med Eng Comput 49 (7): 801 – 9. Doi:10.1007/s11517-010-0731-x. PMID21229328.
- ^ Brionez TF, Diana JD (julio de 2008). "La contribución de genes fuera del complejo a la susceptibilidad a la espondilitis anquilosante mayor de histocompatibilidad". Curr Opin Rheumatol 20 (4): 384 – 91. Doi:10.1097/Bor.0b013e32830460fe. PMID18525349.
- ^ Chen, Hsin-Hua; Chen, Tzeng-Ji; Chen, Yi-Ming; Ying-Ming, Chiu; Chen, Der-Yuan. "Diferencias en la utilización de salud acumulada asociada a espondilitis anquilosante de género: un estudio de cohortes poblacionales". Clínicas 66 (2): 251-254. Doi:10.1590/S1807-59322011000200012. PMC3059876. PMID21484042.
- ^ Gran, JT; Husby, G; Hordvik, M (Jun de 1985). "La prevalencia de espondilitis anquilosante en los machos y las hembras en una población de mediana edad joven de Tromsø, Noruega del Norte".. Anales de las enfermedades reumáticas 44 (6): 359-67. Doi:10.1136/ARD.44.6.359. PMC1001653. PMID3160312.
- ^ "Campaña de investigación artritis – espondilitis anquilosante antecedentes". Campaña de investigación de la artritis. 2009. 25 de agosto de 2009.
- ^ a b Goldman, Lee (2011). Cecil medicina de Goldman (24 Ed.). Philadelphia: Elsevier Saunders. p. 607. ISBN1-4377-2788-3.
- ^ a b los gatos van der Linden SM, Valkenburg ja, de Jongh BM, un (1984). "El riesgo de desarrollar la espondilitis anquilosante en individuos HLA-B27. Una comparación de los familiares de los pacientes de espondilitis anquilosante con la población en general". Artritis Rheum. 27 (3): 241 – 9. Doi:10.1002/Art.1780270301. PMID6608352.
- ^ Sieper J, Braun J, Rudwaleit M, A, Zink A Boonen (2002). "Espondilitis anquilosante: Generalidades". Ann Rheum. Dis. 61 Suppl 3: iii8 – 18. Doi:10.1136/ARD.61.suppl_3.iii8. PMC1766729. PMID12381506.
- ^ Dieppe P (1988). "¿Galen describió la artritis reumatoide?". Anales de las enfermedades reumáticas 47 (1): 84-87. Doi:10.1136/ARD.47.1.84-b. PMC1003452. PMID3278697.
- ^ Calin (abril de 1985). "Espondilitis anquilosante". Clin Rheum Dis 11 (1): 41 – 60. PMID3158467.
- ^ Benoist M (abril de 1995). "Pierre Marie. Pionero investigador de la espondilitis anquilosante". Columna vertebral 20 (7): 849 – 52. Doi:10.1097/00007632-199504000-00022. PMID7701402.
- ^ Blumberg BS (diciembre de 1958). "Descripción de Bernard Connor de la patología de la espondilitis anquilosante". Artritis Rheum. 1 (6): 553 – 63. Doi:10.1002/Art.1780010609. PMID13607268.
- ^ Enero I (1994). "¿Bechterew describió la enfermedad que lleva su nombre. Una pregunta formulada por el centenario de su informe primario". Scand J Rheumatol 23 (1): 42 – 5. Doi:10.3109/03009749409102134. PMID8108667.
- ^ "Vida y sufrimientos de Leonard Trask" (PDF). Espondilitis anquilosante matriz de información.
- ^ W. Bechterew (1893). "Steifigkeit der Wirbelsaule und ihre Verkrummung als besondere Erkrankungsform". Neurol Centralbl 12:: 426 – 434.
- ^ Strumpell A. (1897). "Bemerkung über die chronische ankylosirende Entzundung der Wirbelsaule und der Huftgelenke". Dtsch Z Nervenheilkd 11 (3 – 4): 338-342. Doi:10.1007/BF01674127.
- ^ Marie P. (1898). "Sur la spondylose rhizomelique". Rev Med 18:: 285 – 315.
Enlaces externos
- La espondilitis anquilosante en DMOZ
- NASS – La sociedad nacional espondilitis Anklosying
- La espondilitis anquilosante -Artículo paciente Departamento de Ortopedia y medicina deportiva Universidad de Washington
- Mick Mars – viviendo con espondilitis anquilosante – Amor-It-Loud.com
Herramientas de diagnóstico
- Baño espondilitis anquilosante enfermedad actividad Index Calculator (BASDAI)
- Calculadora de índice funcional de espondilitis anquilosante de Bath (BASFI)
|
||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||||||||||||||||